Máyon Búntag, guten Morgen!
Die Sonne scheint, der Frühstücksteller ist abgewaschen. Alles dabei? Brille, Kuli, Rechner, Stethoskop, Wasserflasche?
Na dann los.
Punkt acht ist Ward Round, Visite. In den ersten beiden Zimmern freuen sich frischentbundene Mütter an ihren Söhnen und Töchtern. Ein Baby ist ganz gelb, das muss an’s Fenster, da kriegt es mehr UV-Licht. Und Laborwerte hätte ich auch gern.
Die beiden Typhusschwestern sind nach fast 2 Wochen hohem Fieber endlich fieberfrei und können nach Hause. Beiden hat erst Ciprofloxazin geholfen, das Antibiotikum der dritten Linie. Das kann noch was werden mit den Resistenzen.
Der Zwölfjährigen mit der akuten Herzinsuffizienz geht es auch besser; das Lungenödem scheint kein Problem mehr zu sein. Das Bett daneben ist leer: Da lag gestern abend noch der stöhnende 3 Monate alte Junge – er ist jetzt im SPMC (Southern Philippine Medical Center) in Davao mit Verdacht auf Encephalopathie, möglicherweise wegen eines Stoffwechseldefekts.
Im TB-Ward lebt seit gestern eine Mutter unter TB-Therapie mit zweien ihrer 4 Kinder. Deren TB-Hauttests waren positiv, sie müssen also nach Valencia zum Röntgen gefahren werden. Wird aber heute nicht möglich sein, denn der kleine Junge ist außerdem schwer unterernährt und hat eine Elektrolytentgleisung mit Kalium von 1,5. Damit lassen wir ihn nicht reisen, er soll lieber Bananen essen und Speziallösung trinken. Zum Glück hat er wenigstens keinen Infekt.
9:30 Uhr. Heute nur eine Entlassung, der Papierkram ist also rasch erledigt. Bei der letzten Unterschrift steht Sir Raymond neben mir: “Doc, we have a child in the ER”.
Im Emergency Room atmet ein Zweijähriger um sein Leben. Seit gestern abend geht das so, sagt die Mutter. Blass, erschöpft, Augen verdreht, maximaler Kraftaufwand für minimale Sauerstoffversorgung. Es fließt kaum Luft in den Lungen, der Junge hat einen Status asthmaticus. Untersuchen, anordnen, Intensivbehandlung und -Überwachung. Alles aufschreiben.
 Zum OPD (Out Patient Department, Ambulanz) geht es einmal diagonal durch den inzwischen vollen Wartesaal. Eine Nurse beendet gerade ihre Lecture über Möglichkeiten der Geburtenkontrolle. Höflicher Applaus der Wartenden.
Zum OPD (Out Patient Department, Ambulanz) geht es einmal diagonal durch den inzwischen vollen Wartesaal. Eine Nurse beendet gerade ihre Lecture über Möglichkeiten der Geburtenkontrolle. Höflicher Applaus der Wartenden.
 OPD mit Rufino. Rufino ist Manobo und entstammt einer angesehenen Familie, das betont er täglich. Er ist nicht einfach ein Translator, sondern ein Interpreter: Er spricht mehrere hiesige Dialekte, klingt in jedem gleich ruppig und ist offensichtlich eine Autorität. Er nimmt sich aber auch Zeit für Erklärungen und kennt alle weiterführenden Stellen innerhalb und außerhalb von “Ärzte für die Dritte Welt”.
OPD mit Rufino. Rufino ist Manobo und entstammt einer angesehenen Familie, das betont er täglich. Er ist nicht einfach ein Translator, sondern ein Interpreter: Er spricht mehrere hiesige Dialekte, klingt in jedem gleich ruppig und ist offensichtlich eine Autorität. Er nimmt sich aber auch Zeit für Erklärungen und kennt alle weiterführenden Stellen innerhalb und außerhalb von “Ärzte für die Dritte Welt”.
Morgens kommen die Patienten meistens aus der Nähe, am Nachmittag treffen die mit den langen Fußwegen ein.
Und hier die Top-5-Liste der häufigsten OPD-Vorstellungsgründe inklusive Abkürzungsverzeichnis:
1.) C+F, Cough and Fever
2.) C+C+F, Cough and Cold and Fever
3.) Diarrhea
4.) D+V, Diarrhea and Vomiting
5.) C+C+D+V+F
 Wie zuhause haben die meisten Kinder URTI (upper respiratory tract infection) oder GE (Gastroenteritis). Wie zuhause kann man sie gewöhnlich gut ambulant behandeln. Antibiotika setze ich häufiger ein als in Hamburg, aber schon nicht mehr so oft wie am Anfang. Paracetamol, Lagundi (lokaler Kräuterextrakt) gibt’s für die Huster, ORS und Zink für die anderen.
Wie zuhause haben die meisten Kinder URTI (upper respiratory tract infection) oder GE (Gastroenteritis). Wie zuhause kann man sie gewöhnlich gut ambulant behandeln. Antibiotika setze ich häufiger ein als in Hamburg, aber schon nicht mehr so oft wie am Anfang. Paracetamol, Lagundi (lokaler Kräuterextrakt) gibt’s für die Huster, ORS und Zink für die anderen.
Und zwischendurch immer wieder ein “Huch!”-Kind: Aufnahme. Einige mit schwerer Unterernährung. Oder ein Säugling mit Atemnot. Oder wandelnde Eiterbeulen. Oder ein Kleinkind mit Krampfanfällen – woran liegt’s?
Zur vollen Stunde ärztliche Patrouille durch den Wartesaal: Auf welchem Schoß sitzt das allerkrankste Kind? Muss jemand vor den anderen zum Doktor? Das Triagesystem der Nurses ist leider noch nicht ausgereift. Heute alles im normalen Bereich, niemand im Wartesaal ist schwerkrank.
12 Uhr. Mittagspause. “Have a nice lunch, Dr. Heinze”! Jeremiah, der Zweijährige, atmet noch immer um sein Leben. Er hat Angst, die Mutter auch. Der Aminophyllintropf läuft nicht, und zwar offenbar schon länger. Also bitte: Nochmal Cortison rektal, und zügig einen neuen Zugang! Pardon? Ja, NATÜRLICH vor dem Lunch!!
13 Uhr. Der Tropf ist neu gelegt und läuft. Jeremiah isst Reis. Kaum zu glauben, bei der Atemanstrengung. Hoffentlich geht es ihm bald besser.
Die Laborwerte sind da. Das gelbe Baby hat einen unkomplizierten Neugeborenenikterus, mehr als normal, aber voraussichtlich nicht therapiebedüftig. Trinkt auch gut und hat sonst keine Probleme. Morgen Laborkontrolle.
13:30 Uhr. Treffen mit dem regionalen Leiter des “Action contre la faim”-Programms, Dr. Fudalan und zwei seiner Nutritionists, eine aus Frankreich und eine Filipina. Einige Detailfragen zur Durchführung werden besprochen und ein Refresherkurs wird vereinbart für das zweite Novemberwochenende.
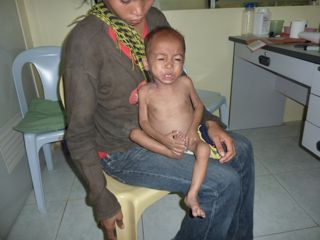 14:15 Uhr. Weiter OPD. Eine oder zwei Aufnahmen und der dazugehörige Schreibkram. Manche Patienten können in der Dunkelheit nicht mehr nach Hause, sie bekommen einen Gate Pass und in der “Watcher’s area” eine Schlafgelegenheit und etwas zu essen.
14:15 Uhr. Weiter OPD. Eine oder zwei Aufnahmen und der dazugehörige Schreibkram. Manche Patienten können in der Dunkelheit nicht mehr nach Hause, sie bekommen einen Gate Pass und in der “Watcher’s area” eine Schlafgelegenheit und etwas zu essen.
16 Uhr. Nicht besser. Jeremiah zehrt seine Reserven auf und wir können nicht mehr leisten als dies. Anruf bei Fidel, dem Fahrer. Ich schreibe einen Verlegungsbericht und Jeremiah fährt auf Mutters Arm, mit Sauerstoff und zwei Infusionen nach Davao. Atmen, atmen, atmen. SMS an Sr. Marinella: Sie wird sich im SPMC um den “German Doctors”-Patienten kümmern.
 17 Uhr. Abendrunde. Heute nur eine Entlassung, aber mehrere Aufnahmen: 2 Säuglinge mit Bronchiolitis, die hat hier gerade Saison. Ein Achtjähriger mit typhusverdächtiger Anamnese, der seit Aufnahme aber schon fast gesundet ist und hoffentlich morgen wieder gehen kann. Zwei Erwachsene: Einer hat ziemlich sicher Typhus, ein anderer bekommt eine Infusion bei schwerem Magen-Darm-Infekt. Alles recht gut im Griff im Haupthaus.
17 Uhr. Abendrunde. Heute nur eine Entlassung, aber mehrere Aufnahmen: 2 Säuglinge mit Bronchiolitis, die hat hier gerade Saison. Ein Achtjähriger mit typhusverdächtiger Anamnese, der seit Aufnahme aber schon fast gesundet ist und hoffentlich morgen wieder gehen kann. Zwei Erwachsene: Einer hat ziemlich sicher Typhus, ein anderer bekommt eine Infusion bei schwerem Magen-Darm-Infekt. Alles recht gut im Griff im Haupthaus.
Im TB-Ward liegt der kleine unterernährte Junge mit der Elektrolytentgleisung hochfiebernd, flach atmend, blass und schlaff im Bett. In der Kurve sind seit heute früh 2 Fieberzacken eingezeichnet und alle Doctor’s Orders wurden ausgeführt. Nur Bescheid sagen, das stand nicht in den Orders.
Untersuchung, Fiebermedizin, antibiotische Doppelbehandlung, Infusion mit Kaliumzusatz, Intensivüberwachung! Das letzte Kind in dieser Situation haben wir vor 3 Wochen vergeblich reanimiert.
18:30 Uhr. Die Infusion läuft, das Fieber ist wieder ‘runter, der Kreislauf ist stabil.
Dietmar Schug, der Philippinen-Koordinator von A3W, kommt mit seinem SUV aus Cagayan de Oro. Rowen und Gerry heben eine neue 150er Kawasaki aus dem Anhänger. Die bekommt Sir Randy, der TB-Chef, für seine demnächst beginnenden Hausbesuche. Außerdem bringt Dietmar einen Kopierer/Scanner mit, der hat hier dringend gefehlt. Es gibt nämlich kein Festnetz in Buda und deshalb auch keine Möglichkeit zum Faxen. Jetzt können wir Befunde einscannen und per Email verschicken.
19 Uhr. Normalerweise Abendbrot. Die Küche versorgt uns zweimal täglich mit warmen Mahlzeiten. Es gibt Fleisch oder Fisch oder Geflügel mit den unterschiedlichsten lokalen Gemüsen, dazu Reis. Fast alle Gerichte werden bereichert durch Heinz Tomato Ketchup. Zum Nachtisch gibt es meistens Mango, sonst Papaya oder Ananas. Wir können nicht klagen. Meine Gewichtsabnahme (bisher geschätzt 4 kg) kommt nur vom Nasch- und Zwischendurchverzicht. Sieh an.
 Heute statt Abendbrot: Geburtstagsfeier bei Ma’am Orly, unserer Headnurse. Sehr viel Familie ist da, und dazu kommen und gehen alle möglichen anderen Gäste, die meisten vom Hospital. Es gibt 2 ganze Spanferkel und jede Menge Salate, Soßen und sonstige Zutaten, und für die Germans sogar Bier! Darel, Dietmar und mir schmeckt’s. Ich finde die “Valenciana” am Besten, eine Art Risotto, und ich werde mit dem “BH”-Verfahren vertraut gemacht: “Bring home” – das geht so: Wenn Dir beim Gastgeber etwas besonders gut gefällt: Lobe es mehrmals lautstark, und er packt es ein und macht es Dir zum Geschenk. Klappt diesmal nicht, aber Orly verspricht mir eine Valenciana zur Abschiedsfeier.
Heute statt Abendbrot: Geburtstagsfeier bei Ma’am Orly, unserer Headnurse. Sehr viel Familie ist da, und dazu kommen und gehen alle möglichen anderen Gäste, die meisten vom Hospital. Es gibt 2 ganze Spanferkel und jede Menge Salate, Soßen und sonstige Zutaten, und für die Germans sogar Bier! Darel, Dietmar und mir schmeckt’s. Ich finde die “Valenciana” am Besten, eine Art Risotto, und ich werde mit dem “BH”-Verfahren vertraut gemacht: “Bring home” – das geht so: Wenn Dir beim Gastgeber etwas besonders gut gefällt: Lobe es mehrmals lautstark, und er packt es ein und macht es Dir zum Geschenk. Klappt diesmal nicht, aber Orly verspricht mir eine Valenciana zur Abschiedsfeier.
22 Uhr. Mit Dietmar auf ein letzes Bier am Esstisch im Doctor’s House. Irmela, die gynäkologische Kollegin, ist mit dabei, will gerade ihr Bierglas heben, da klingelt’s: Eine Gebärende ist gekommen.
23 Uhr. Ein paar Emails, Zähneputzen, schlafen gehen. Bisher hatte ich noch keinen Bereitschaftsdienst, bald geht’s damit los.
Aber für heute:
Gute Nacht. Máyon Gabí-i.

Sehr geehrter Herr Dr. Heinze,
Ihre lebhaften Beiträge über Ihre Einsätze für uns in Buda gefallen uns sehr. Damit die Texte über Ihre Arbeit einem breiteren Publikum zur Verfügung stehen, würde ich diese gerne auch in den Blog der Ärzte für die Dritte Welt unter http://www.aerzte3weltev.wordpress.com übernehmen. Ist das für Sie in Ordnung?
Mit freundlichen Grüßen
Julia Thiesbonenkamp-Maag